CTC検査の意義

マイクロCTC検査でがんの不安と苦しみをなくしたい
がんに立ち向かうConfronting Cancer
-
-
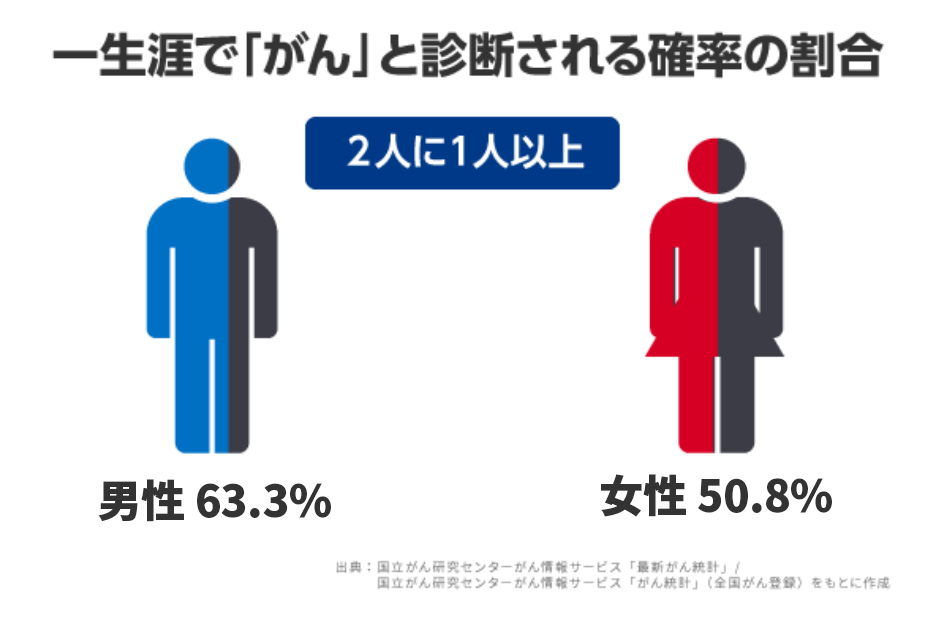
2人に1人以上ががんになる
-
国立がん研究センターのウェブサイト「がん情報サービス」によれば、日本人の2人に1人以上は一生涯のうちに何らかのがんにかかると言われています。男女別でみると、がんと診断される確率は男性63.3%、女性50.8%です。つまり、男性の3人に2人、女性の2人に1人はがんと診断されます。
日本人にとってがんはとても身近で、いつなってもおかしくない病気だと言えます。
-
-
-
がん治療は早期発見で劇的に変わる
-
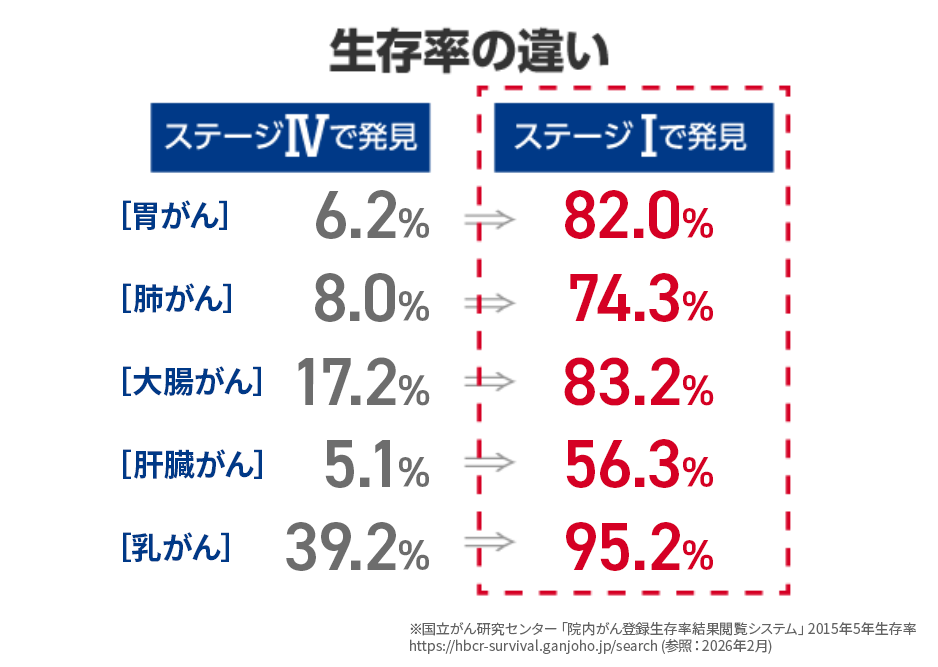
がんの進行度は4つのステージ(病期)に分かれます。
ステージ1であれば9割以上の治癒率が期待できるがんが大半ですが、ステージが進むとその治癒率は一気に悪化しステージ4になると、5年生存率は非常に厳しいものになります。また、ステージ1で発見される約1センチの大きさになった時には既に10億個のがん細胞になっています。なのでそこからは加速度的に進行し、たった半年から2年で一気にステージが上がります。大きさが1センチになるまでは、最新の画像診断でもなかなか見つけられず、1センチで見つけられる大きさになってからは、非常に短期間ですぐに進行がんとなってしまうので、実はがんをステージ1の段階で発見するためには、毎年しっかりとがん検診をしておくことはとても重要なのです。
-
-
-
日本人の約半数はがん検診を受けていない
-
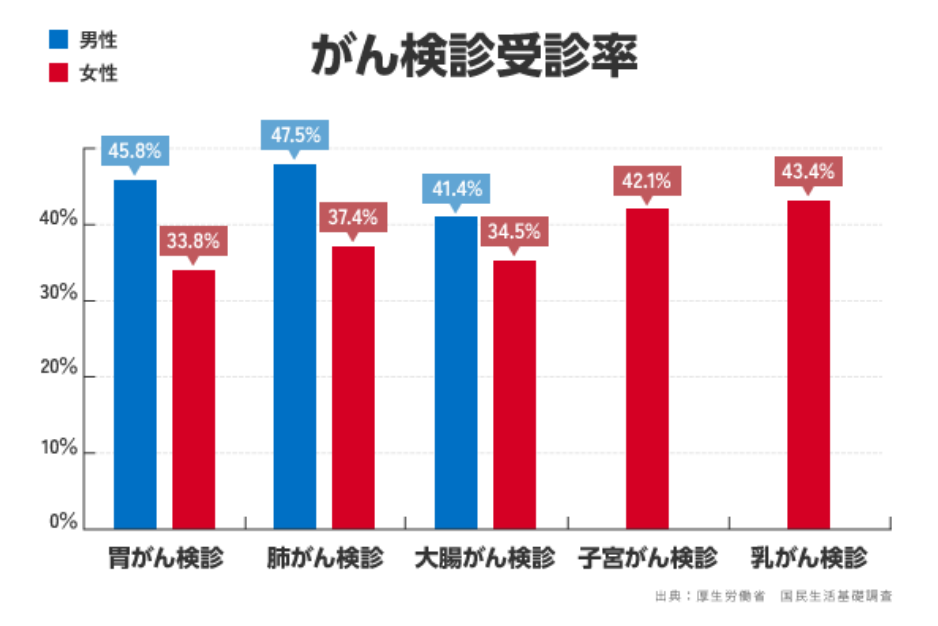
日本で多くの人ががんで亡くなる理由のひとつには、がん検診の受診率の低さが挙げられます。がんの初期には自覚症状がほとんど現れないため、がん検診を受けていなければ自分の体内のどこかにがんが存在していることに気づきません。そのため、自覚症状や異物感が出てきて発見される頃には、すでに進行がんになっているケースが多いのです。
がん検診の受診率は、日本ではどのがんも50%前後にとどまっており、これは諸外国と比較してもとても低い数字です。たとえば、乳がん検診と子宮がん検診の受診率はアメリカで80%、イギリス、フランスで70%を超えています。
-
-
-
がん検診を受けない理由の1位は「時間がない」
-
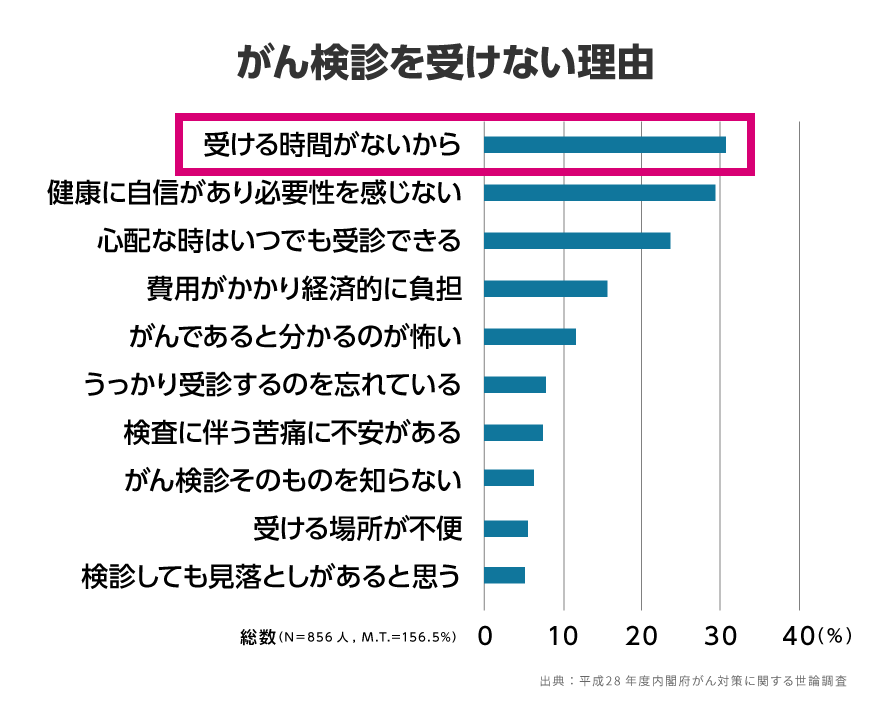
では、このようにがん検診を受けない人が多いのはなぜでしょうか。世論調査で「2年以上前にがん検診を受診した」「今までがん検診を受けたことはない」と回答した人にがん検診を受診しない理由をたずねたところ、「受ける時間がないから」と回答した人が30.6%と最も大きな割合を占めました。
実際に全身がん検診で全ての部位をくまなく検査しようと思ったら、前日からの絶食と検査で丸一日はかかるので、働き盛りの40代~60代の方はなかなか時間がとれず、時間をかけず簡単に全身のがんリスクをチェックできる検査が待ち望まれています。
-
従来のがん検査の課題the Challenges of Cancer Testing
-

-
費用も時間もかかる従来のがん検診
-
人間ドックやがん検診を受けられている方でも、本当に全身をチェックできているかというと、実は多くの方が、身体の一部しかチェックできていません。よくあるのが女性が乳がんだけ、煙草を吸う方が肺がんだけの検査を毎年受けている、などです。日本人の部位別罹患ランキングでいうと1位大腸、2位胃、3位肺ですから、本来はその他の部位も含め毎年全身のがん検診を受けるべきです。
全身がん検診は、現状PET/CT主体のものとMRI主体のものに大きく2分されます。
しかしそれらでも、実は脳や胃・大腸などは含まれていないケースがほとんどです。がんというのは体中どこでも罹患する可能性がありますから、本来は胃・大腸はもちろん、脳腫瘍や口腔がん、皮膚がんでも、全てをチェックするべきなのですが、実際に本当の意味で全身をくまなくチェックしようと思ったら、時間も丸一日以上かかり、費用も非常に高額になってしまいます。 -
明確にがんを特定することは難しい
-
また、最新の画像診断で全身のがん検診を受けたとしても、PET、CT、MRI検査で異常な影が見つかっただけでは、まだがんが疑われている段階です。診断を確定させるためには、その異常な場所(病変)から組織の一部を取り出し(生検)、採取した細胞を顕微鏡で観察し、がんであることを確認すること(病理診断)が必要です。
しかし肺や内臓などの生検はリスクが大きく、実施できない場合が多くあり、確定できないまま切除手術をするかどうかの難しい決断を迫られるケースが多々あります。
-
-
-
PET/CTは大きな被爆・発がんリスクを伴う
-
PET、CT検査で最もネックになるのは、医療被ばくの問題です。最新式のPETはCTとセットになっているPET/CTが主流になってきていますが、この場合の被ばく量は10~25ミリシーベルトにもなります。
CTの場合も1回あたり5~30ミリシーベルトの被爆をします。
環境省によれば、人が受けられる放射量の限度は、一般人で年間1ミリシーベルトと規定されています。この数字をみれば、PETやCT検査による被ばく量が一般人の限度をはるかに超えていることがわかります。

-
-
-
従来の早期リスク診断は明確な結果を得られない
-

-
近年は遺伝子検査キットや尿・唾液などを使ってがんのリスクを判定する簡易検査が登場しています。 遺伝子検査キットでは自身の遺伝特性を調べることで、さまざまな病気の発病に備え、予防できることをメリットに挙げていますがあくまで遺伝的な傾向を知ることが目的です。
尿検査は尿に含まれる代謝物質の成分を調べてがんのリスクを測るものや、がんが出しているであろう尿の匂いによって測るものなどがあります。 唾液検査は、唾液を解析して代謝物質の異常値を検出することで、がんのリスクを推測するものです。唾液は血液からつくられるため、さまざまな代謝物質が含まれています。がん細胞からも代謝物質が出ているため、唾液を解析して代謝物質の異常値を検出することで、膵臓がんや大腸がん、乳がんなど複数のがんのリスクを知るための手がかりになります。
しかし、どれもがんならこの因子の数値が高いはずだ、こんな匂いを出しているはずだ、という間接的にがんのリスクを測るものですので、結果レポートではがんリスクが高いか低いかが漠然とわかるにすぎません。
-
CTC(血中循環がん細胞)
-
-
血中に漏れ出したがん細胞、「CTC(血中循環がん細胞)」とは?
-
がん細胞は1ミリくらいの大きさになると新生血管を作り血管と繋がります。そして酸素と栄養を奪って更なる増殖を始めます。その新生血管を通じて実はがん細胞が血中に漏れ出しています。この漏れ出したがん細胞のことをCTC(Circulating Tumor Cells=血中循環癌細胞)といい、このCTCを検出できる検査がCTC検査です。
血液中に漏れ出すCTCには、大きく「上皮型がん細胞」と「間葉型がん細胞」の2種類があります。
下図は左から右へがんが進展・悪性化している様子を表しているのですが、最初がんは上皮型がん細胞のみで、新生血管を通じて血中にこの上皮型のがん細胞が漏れ出します。上皮型のがん細胞は血中に漏れ出しても、自己の免疫で対応できることも多く長期間生存しません。しかし、がんが進行していく過程で上皮間葉転換がおこり、間葉型がん細胞に形質変化します。その間葉型がん細胞も新生血管を通して漏れ出してきます。 -
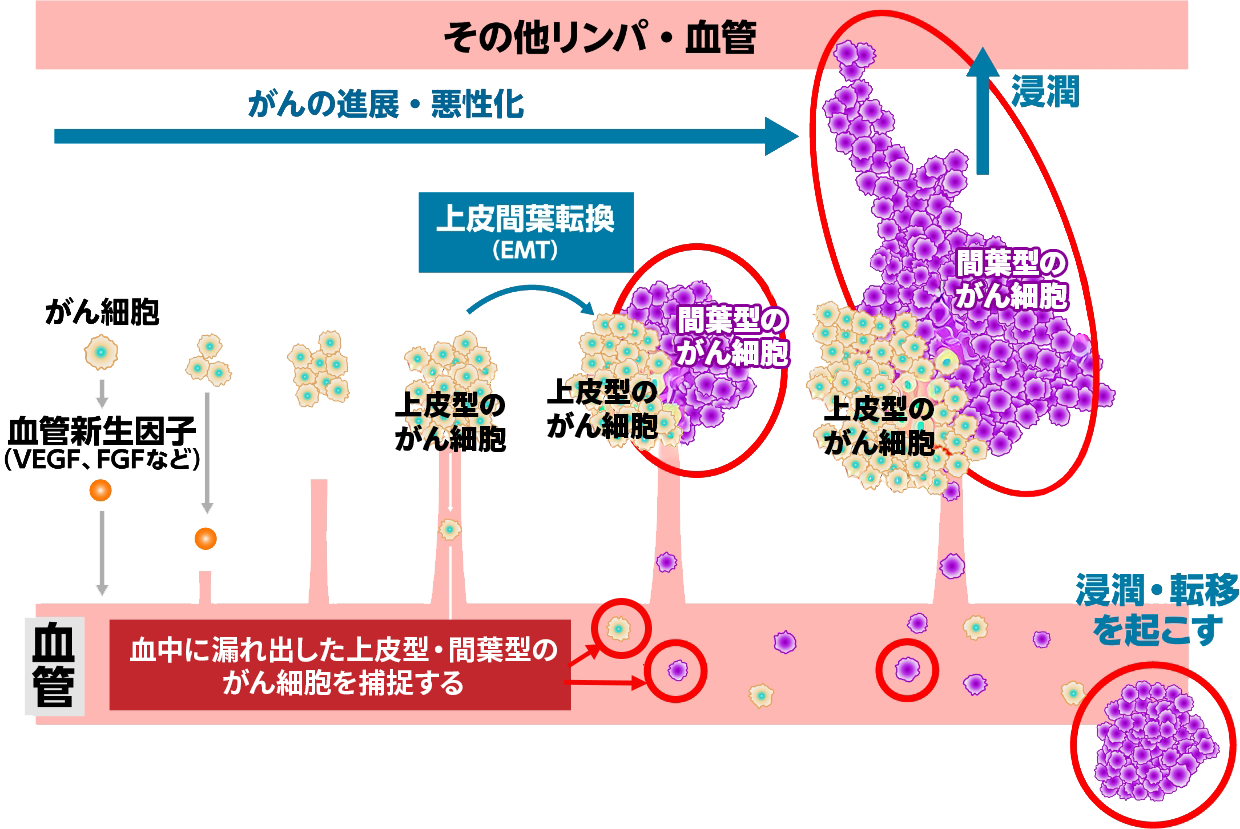
-
日本国内ではほとんど知られていないCTC検査ですが、欧米先進国ではがんの臨床検査に幅広く使われており、アメリカのセルサーチのCTC検査が日本の厚労省にあたるアメリカのFDA(食品医薬品局)に既に承認され、標準のがん検査方法として多くの研究機関に導入されています。
日本ではまだ知名度の低い検査方法ですが、欧米では、すでにCTCに関して約37,000以上※もの論文が発表されており、近年、がんの研究・治療現場で注目されている分野のひとつでもあります。
※2026年2月現在 セルクラウド調べ
-
マイクロCTC検査についてAbout Micro CTC Test
-
- 01
がんから漏れ出した
がん細胞そのものを捕捉し、
早期のがんリスクも発見 -
マイクロCTC検査は『上皮系がん細胞』と『間葉系がん細胞』そのどちらも捕捉し、それぞれの個数まで提示することで、体のどこかにがん細胞が存在するリスクを把握できる「全身がん検査」です。一般に画像検査は腫瘍が1cm程度の大きさにならないと発見できません。その点、マイクロCTC検査は全身のがんリスクを一度の検査で確認でき、腫瘍が1cm以内の大きさでも検出することが可能です。
さらに、国内にCTC検査に特化した検査センターを設けており、採血後すぐに検査できる体制を構築し、検査品質を担保しています。
- 01
-
- 02
再発と転移の可能性
の早期発見 -
ステージ1でさえ5年生存率は100%ではなく、再発して亡くなる方が数%存在します。そのため、がんの手術や抗がん剤治療が終了した多くの人は、その後5年間は再発に怯え、再発チェックのために半年ごとにPET検査やCT検査等を受けることになります。しかしPET検査やCT検査には医療被ばくの大きなリスクが伴います。がんの再発を監視するために検査を受けているのに、これでは半年に1回の頻度で医療被ばくにさらされ、新たに発がんリスクの要因をつくっているようなものです。
しかし、マイクロCTC検査なら医療被ばくのリスクはなく、従来の画像診断では気づけない転移や再発の予兆に、より早い段階で気づき対処することが可能です。
- 02
